Đột phá công nghệ điện sinh lý tim: Mang đến cơ hội sống nhiều hơn cho người bệnh
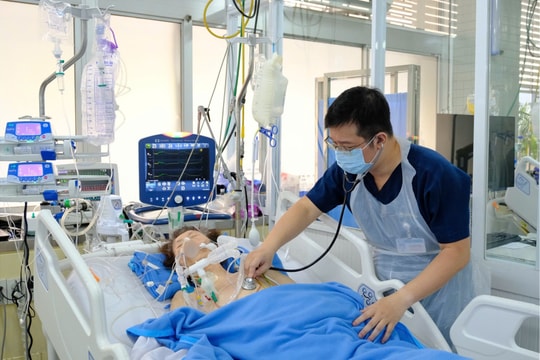
Đột tử do tim và đột quỵ đang ngày càng trẻ hóa, trở thành nỗi ám ảnh thường trực trong cộng đồng. Đằng sau những cái chết “bất đắc kỳ tử” ấy, bóng dáng của “sát thủ thầm lặng” mang tên rối loạn nhịp tim ngày càng hiện rõ. Nhờ ứng dụng công nghệ đột phá trong điều trị mà có nhiều bệnh nhân đã may mắn thoát khỏi bàn tay tử thần.
Tạp chí Khoa học phổ thông - Thời sự Y học đã có cuộc trao đổi chuyên sâu với BS.CKII Kiều Ngọc Dũng - Trưởng Khoa Điều trị Rối loạn nhịp, Trung tâm Tim mạch, Bệnh viện Chợ Rẫy (TP.HCM). Ông không chỉ phác họa bức tranh dịch tễ đang thay đổi tại Việt Nam mà còn chia sẻ về những bước tiến công nghệ mang tính cách mạng trong điều trị - như kỹ thuật dựng bản đồ 3D không tia X - nhằm giành giật sự sống cho người bệnh. Bên cạnh đó, ông còn chỉ cách nhận biết, phòng ngừa rủi ro hiệu quả cho cộng đồng.

Thưa bác sĩ, rối loạn nhịp tim hiện đang được xem là “sát thủ thầm lặng” khi có thể dẫn đến đột quỵ và đột tử. Theo bác sĩ, bức tranh dịch tễ của bệnh lý này tại Việt Nam hiện nay đang thay đổi ra sao, đặc biệt ở nhóm người bệnh trẻ tuổi?
Rối loạn nhịp tim đúng là “sát thủ thầm lặng” vì nhiều trường hợp không đau, không khó thở rõ, nhưng biến cố đầu tiên lại có thể là đột quỵ (đặc biệt rung nhĩ) hoặc đột tử (một số loạn nhịp thất, ngừng tim kéo dài…). Ở Việt Nam, mô hình bệnh tật đang thay đổi trong vài năm gần đây theo hướng rất đáng chú ý: bệnh tim mạch nói chung và rối loạn nhịp nói riêng đang “trẻ hóa” và ngày càng được phát hiện nhiều hơn.
Trước hết, cần nói rõ: không phải tự nhiên rối loạn nhịp “bùng lên” ở người trẻ mà là 3 xu hướng đang diễn ra đồng thời:
* Thứ nhất là yếu tố nguy cơ tim mạch xuất hiện sớm hơn. Tăng huyết áp, thừa cân - béo phì, rối loạn chuyển hóa, ngưng thở khi ngủ, dùng rượu bia/ chất kích thích… ngày càng phổ biến ở nhóm người trẻ. Đây là các yếu tố nguy cơ có liên quan đến các cơ chất rối loạn nhịp, trong đó đáng ngại là rung nhĩ - một trong những thủ phạm chính gây đột quỵ do huyết khối thuyên tắc.
* Thứ hai là việc tầm soát và chẩn đoán tốt hơn. Trước đây nhiều người trẻ đến khám với các triệu chứng hồi hộp thoáng qua từng lúc nhưng không được khảo sát chuyên sâu do các công cụ theo dõi còn hạn chế. Ngày nay, với các thiết bị như Holter 24 - 48 giờ, thậm chí thiết bị đeo tay… giúp phát hiện các cơn nhịp nhanh kịch phát, rung nhĩ thoáng qua, ngoại tâm thu… sớm hơn. Nói cách khác, các công cụ tầm soát và chẩn đoán hiện đại giúp tăng khả năng phát hiện bệnh lý rối loạn nhịp.
* Thứ ba là nhóm bệnh di truyền/bẩm sinh được nhận diện rõ hơn. Ở người trẻ, đặc biệt các trường hợp ngất không rõ nguyên nhân kèm choáng, hoặc tiền sử gia đình có đột tử, chúng tôi có thể tiến hành các nghiệm pháp thăm khám cũng như xét nghiệm di truyền chuyên sâu nhằm phát hiện các bệnh cơ tim và các bệnh “kênh ion” - những nguyên nhân có thể gây loạn nhịp ác tính dù có vẻ ngoài khỏe mạnh.
Vậy ở nhóm trẻ tuổi, “rối loạn nhịp” thường gặp nhất là gì?
Phần lớn là các dạng nhịp nhanh kịch phát trên thất và ngoại tâm thu - gây hồi hộp, đánh trống ngực, khó chịu nhưng đa số không nguy hiểm nếu được chẩn đoán và điều trị đúng. Tuy nhiên, song song với các bệnh lý có phần lành tính này, một số loại rối loạn nhịp khác như rung nhĩ hay các nhanh thất/rung thất có thể gây đột quỵ và đột tử cho bệnh nhân. Nếu không được phát hiện và điều trị sớm các bệnh lý này có thể gây ra nhiều dự hậu nặng nề.
Trong thực hành lâm sàng, đâu là nguyên nhân làm người bệnh bỏ qua những dấu hiệu sớm, khiến việc chẩn đoán và can thiệp rối loạn nhịp tim bị chậm trễ?
Có những yếu tố khiến cho việc phát hiện rối loạn nhịp bị chậm trễ.
* Thứ nhất: triệu chứng mơ hồ, dễ đổ cho stress.
Rối loạn nhịp không phải lúc nào cũng “đập thình thịch”. Nhiều bệnh nhân chỉ thấy mệt bất thường, hụt hơi khi gắng sức nhẹ, choáng váng, đau tức ngực thoáng qua, hoặc “cảm giác tim hụt một nhịp”. Đặc biệt với rung nhĩ cơn, các dữ liệu ở trong nước cho thấy trong hơn 15.000 bệnh nhân nhập viện vì đột quỵ, có đến 15% bệnh nhân có rung nhĩ chưa được phát hiện trước đó. Từ đó có thể thấy sự thầm lặng mơ hồ nhưng đầy nguy hiểm của rung nhĩ.
* Thứ hai: triệu chứng đến - đi bất chợt, khám đúng lúc thì bình thường.
Rất nhiều rối loạn nhịp là kịch phát. Nếu chỉ làm điện tâm đồ 10 giây đúng lúc không có cơn, kết quả sẽ bình thường. Vì vậy, hướng tiếp cận hiện đại là “bắt được bằng chứng” bằng Holter điện tâm đồ 24 giờ hoặc 1 tuần kéo dài hoặc thiết bị ghi điện đeo tay tuỳ người tuỳ tần suất triệu chứng. Khuyến cáo của Hội tim châu Âu nhấn mạnh tầm quan trọng của đánh giá ban đầu và phân tầng tình huống để chọn chiến lược chẩn đoán và xử trí phù hợp.
* Thứ ba: ngất/xỉu bị coi là “tụt huyết áp” đơn thuần.
Ngất có thể do nhiều nguyên nhân, nhưng ngất do tim (đặc biệt rối loạn nhịp nguy hiểm) là nhóm cần cảnh giác vì liên quan nguy cơ biến cố nặng. Khuyến cáo của hội tim châu Âu 2018 về ngất nhấn mạnh quy trình đánh giá ngất để nhận diện nhóm nguy cơ cao.
Với các thực trạng về biểu hiện của bệnh lý rối loạn nhịp trên, chúng ta không nên chủ quan, mà cần quan tâm và tiếp nhận thăm khám sớm và đầy đủ.
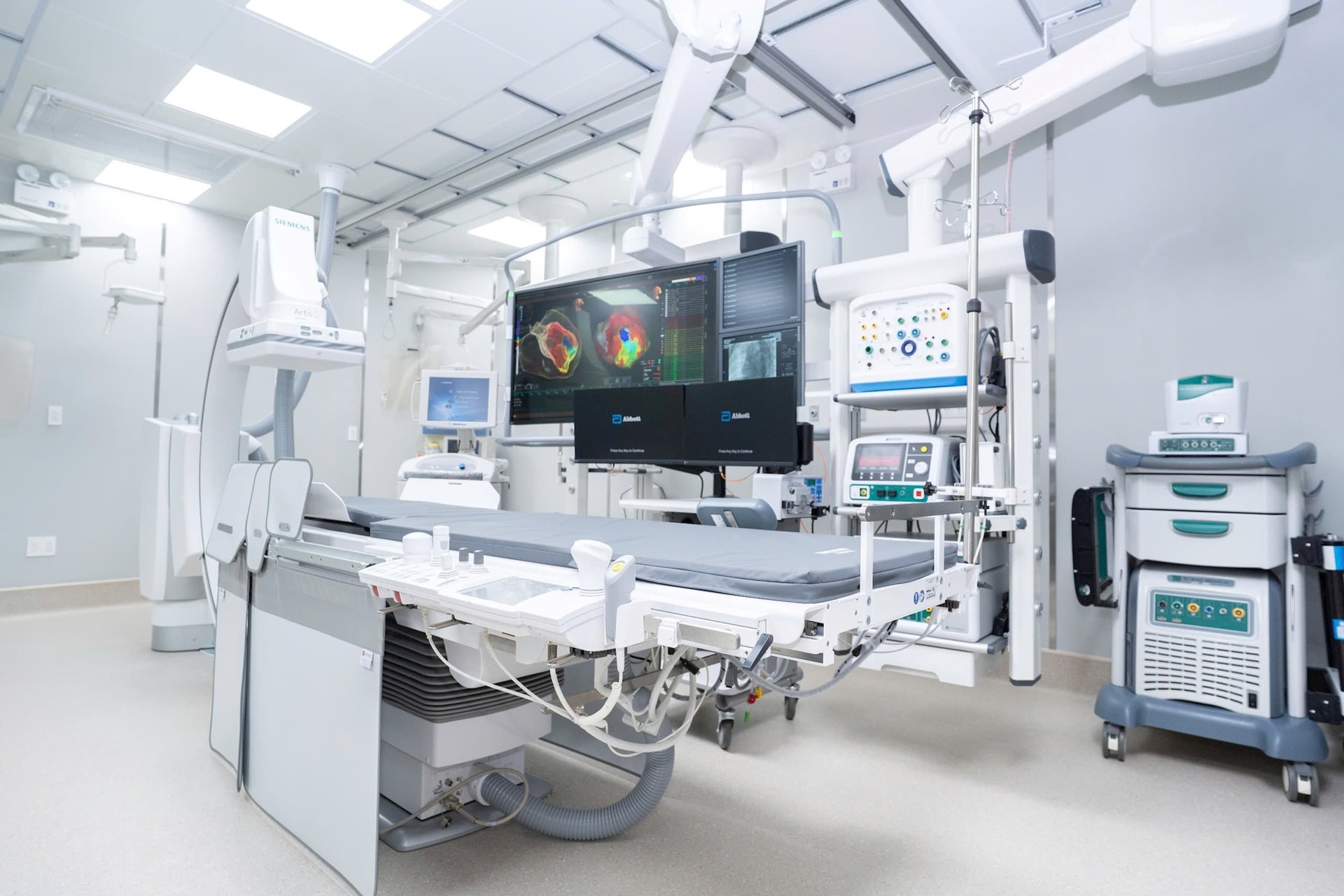
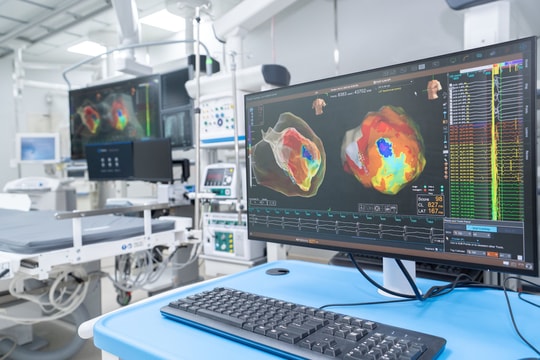
Những năm gần đây, kỹ thuật lập bản đồ điện học 3D trong buồng tim và các can thiệp điện sinh lý đã phát triển mạnh. Bác sĩ có thể chia sẻ những thay đổi mang tính “bước ngoặt” mà công nghệ này đem lại trong điều trị so với giai đoạn trước?
Bước ngoặt được đề cập trong nhiều khía cạnh, trong đó, có hai ưu điểm quan trọng: vẽ được bản đồ rối loạn nhịp phức tạp trong không gian ba chiều giúp điều trị các rối loạn nhịp phức tạp và an toàn bức xạ.
Trước đây, can thiệp điện sinh lý phụ thuộc nhiều vào màn huỳnh quang tăng sáng (fluoroscopy), nghĩa là bệnh nhân và ê-kíp đều chịu phơi nhiễm tia X. Sự phát triển của hệ thống lập bản đồ 3D - electroanatomic mapping tức là lập bản đồ điện học 3 chiều trong buồng tim đã mở đường cho kỹ thuật đốt điện ít tia hoặc không tia.
Với sự hỗ trợ của hệ thống 3D, các thủ thuật triệt đốt đã dịch chuyển từ “lệ thuộc tia X” sang “không hoặc gần như không tia X”, giúp gia tăng tính an toàn cũng như hiệu quả thủ thuật. Ngay tại Việt Nam và tại Bệnh viện Chợ Rẫy, dữ liệu thực tế cho thấy kỹ thuật đốt rối loạn nhịp thất/ngoại tâm thu thất dưới hướng dẫn lập bản đồ điện học 3 chiều trong buồng tim có thể đạt tỷ lệ thành công cấp tính cao, mức tia tương đối thấp và cải thiện phân suất tống máu thất trái (chức năng tim) ở nhóm bệnh cơ tim do rối loạn nhịp.
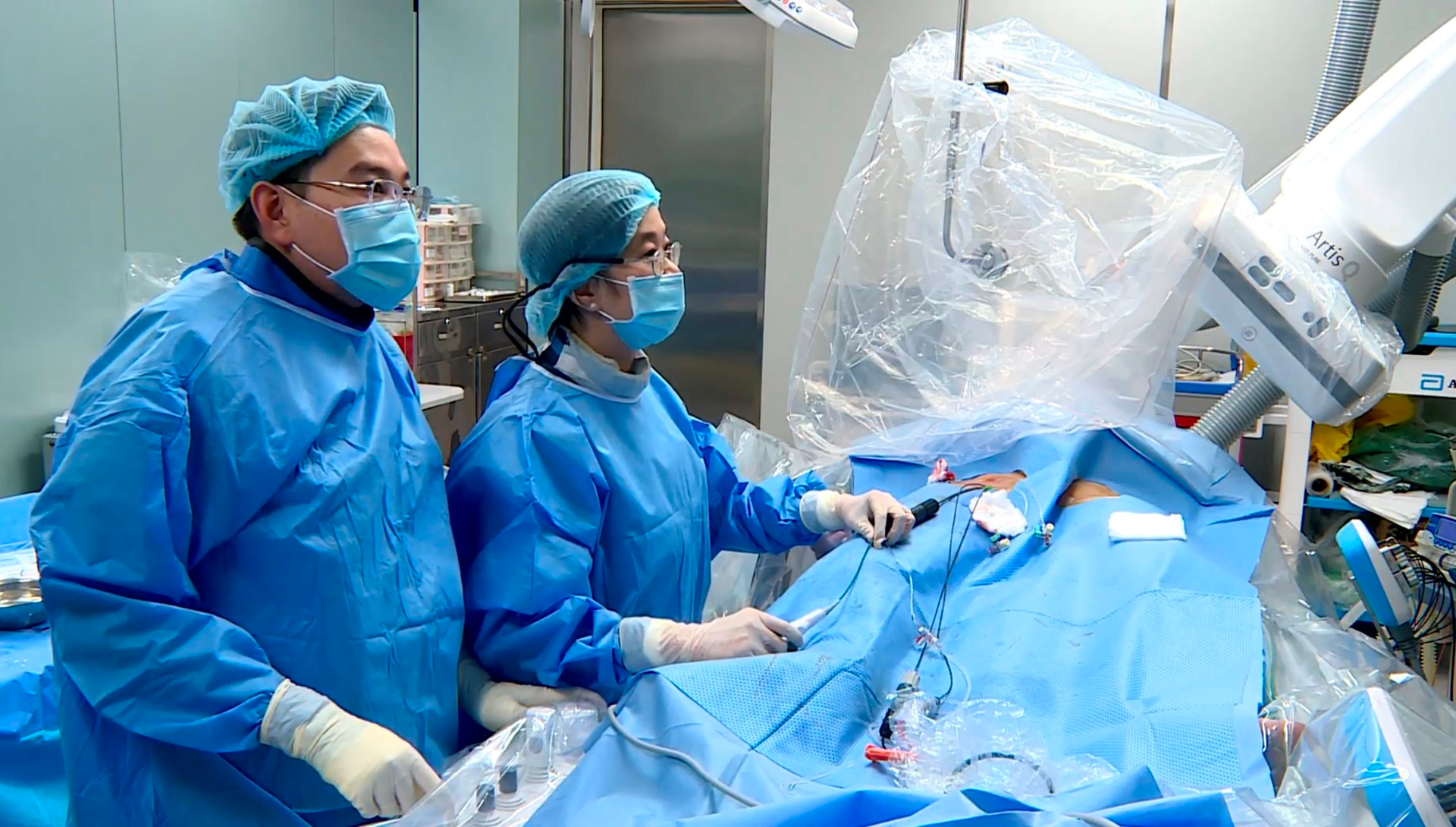
Thứ hai là bước ngoặt về cơ chế, tức là “nhìn thấy được bản chất, vòng vào lại, cơ chất rối loạn nhịp”: từ ước lượng, dự đoán đến bản đồ điện học độ phân giải cao và tăng hiệu quả điều trị với lập bản đồ điện học 3 chiều trong buồng tim giúp xử trí các ca khó.
Thứ ba, là bước ngoặt về năng lượng và “độ tinh xảo của dụng cụ” như triệt đốt bằng năng lượng lạnh, năng lượng từ xung: giúp đốt chính xác hơn, tạo tổn thương chủ yếu qua cơ chế điện trường, hướng tới tính chọn lọc mô cơ tim và giảm tổn thương mô lân cận, ít biến chứng hơn, mở rộng chỉ định và đặc biệt là an toàn hơn cho người bệnh.
Trong bối cảnh chuyển đổi số và trí tuệ nhân tạo bắt đầu được ứng dụng trong y học, bác sĩ đánh giá thế nào về tiềm năng của AI trong chẩn đoán, theo dõi và dự báo biến cố tim mạch?
Tiềm năng của AI có thể thể hiện qua các tầng trong quy trình chẩn đoán và điều trị bao gồm:
- Tầng 1: phát hiện sớm - đặc biệt là các rối loạn nhịp không triệu chứng.
Các nghiên cứu quy mô rất lớn với thiết bị đeo đã chứng minh khả năng phát hiện rung nhĩ “ngoài bệnh viện”. Nghiên cứu Apple Heart, một nghiên cứu thực dụng quy mô lớn, đánh giá thuật toán thông báo mạch không đều để phát hiện rung nhĩ cũng như các rối loạn nhịp kịch phát, ngắt quãng mà không phải lúc nào bác sĩ cũng có thể ghi nhận được.
- Tầng 2: AI đọc kết quả điện tâm đồ, chẩn đoán hình ảnh, siêu âm, CT, MRI hỗ trợ gợi ý chính xác hơn. Một số các nghiên cứu hiện này chỉ các dữ liệu về điện tâm đồ hoặc trên Holter cũng giúp đánh giá nguy cơ rung nhĩ xuất hiện trong tương lai cho bệnh nhân.
- Tầng 3: Hỗ trợ định hướng điều trị và dự báo biến cố nặng (ví dụ đột tử) - tiềm năng nhưng phải cực thận trọng.
Ở rung nhĩ, các công cụ AI sử dụng các thông tin lâm sàng và cận lâm sàng của bệnh để đánh giá nguy cơ đột quỵ. Hay trong nhanh thất, các công cụ hình ảnh kết hợp AI giúp xác định sẹo và cơ chất rối loạn nhịp là cơ sở để phân tầng nguy cơ khi điều trị và là công cụ hỗ trợ cho các thủ thuật triệt đốt.
Với sự bùng nổ của AI, nhiều vấn đề lâm sàng có thể được giải quyết giúp tối ưu điều trị cho bệnh nhân. Tuy nhiên việc ứng dụng mô hình nào tại nước ta là một vấn đề quan trọng và cần sự kiểm nghiệm trước tại các trung tâm chuyên sâu về rối loạn nhịp.
Với những ca bệnh phức tạp phải đặt máy tạo nhịp hoặc máy khử rung tim, điều gì là thách thức lớn nhất hiện nay: chi phí điều trị, khả năng tiếp cận công nghệ hay quản lý theo dõi lâu dài?
Chi phí và khả năng chi trả thường là rào cản đầu tiên, nhất là với ICD/CRT (máy khử rung tự động, máy tái đồng bộ tim). Ngoài ra đây là kỹ thuật cao, khả năng tiếp cận được kỹ thuật công nghệ này là câu chuyện không chỉ đơn giản là không chỉ có máy mà còn phải có phòng mổ/ phòng tăng sáng, đội ngũ gây mê - nhiễm khuẩn - kỹ thuật viên và hệ thống theo dõi.
Theo dõi lâu dài lại là thách thức; bệnh nhân cấy máy cần kiểm tra định kỳ, xử trí cảnh báo, tối ưu thông số, phát hiện rối loạn nhịp/tình trạng pin/ dây… Trong bối cảnh số ca tăng, theo dõi từ xa là một hướng đi quan trọng, nhưng nó tạo ra khối lượng dữ liệu và đòi hỏi quy trình phức tạp.
Một thách thức lớn nhất ở Việt Nam hôm nay, tôi thường nghiêng về hệ sinh thái theo dõi lâu dài (kèm chi phí): vì ngay cả khi đã cấy được máy, nếu bệnh nhân ở xa, không có lịch theo dõi đều và không có hệ thống nhắc - theo dõi - xử trí cảnh báo, hiệu quả bảo vệ sinh mạng sẽ không tối ưu. Tại Bệnh viện Chợ Rẫy, chúng tôi đã thực hiện thủ thuật này từ rất lâu và có cơ sở dữ liệu theo dõi cũng như nhắc nhở bệnh nhân tái khám đúng hẹn.
Nếu phải gửi một thông điệp ngắn gọn đến cộng đồng về phòng ngừa đột tử do rối loạn nhịp tim, ông sẽ nhấn mạnh điều gì là quan trọng nhất ngay từ hôm nay?
Đừng chủ quan. Đừng đợi đến khi ngất hay ngừng tim mới đi khám thì đã muộn!
BS.CKII Kiều Ngọc Dũng - Trưởng Khoa Điều trị Rối loạn nhịp, Trung tâm Tim mạch, Bệnh viện Chợ Rẫy
Tôi nhấn mạnh như vậy bởi đột tử do rối loạn nhịp thường xảy ra theo 2 “kịch bản”:
Kịch bản thứ nhất: Có cảnh báo nhưng bị bỏ qua
Nhiều người trước đó đã có tín hiệu sớm: hồi hộp tái diễn, choáng váng, hụt hơi bất thường, hoặc “tim đập loạn nhịp” nhưng nghĩ là do stress/cà phê/thiếu ngủ. Khi bỏ qua, ta mất cơ hội chẩn đoán đúng và can thiệp sớm. Các “red flag - dấu hiệu báo động” tôi muốn cộng đồng phải xem là ưu tiên đi khám sớm (thậm chí cấp cứu nếu nặng):
- Ngất hoặc gần ngất, nhất là khi gắng sức hoặc ngất “đột ngột không báo trước”.
- Hồi hộp kèm choáng, đau ngực, khó thở, vã mồ hôi.
- Cơn xảy ra khi đang vận động, đang lái xe, đang làm việc nặng.
- Tiền sử gia đình có đột tử trẻ, hoặc có người thân bị bệnh cơ tim/loạn nhịp di truyền.
- Thiết bị đeo/đo mạch thấy nhịp quá nhanh, quá chậm, hoặc không đều lặp lại.
Ở góc nhìn chuyên môn, đây chính là nhóm cần được đánh giá bài bản để tìm bệnh nền (bệnh cơ tim, sẹo cơ tim, hội chứng kênh ion…) và phân tầng nguy cơ - điều mà các khuyến cáo quốc tế về loạn nhịp nhấn mạnh.

Kịch bản thứ hai: Không kịp cảnh báo - phút đầu quyết định sống còn.
Đột ngột ngừng tim ngoài bệnh viện, hiệu quả nhất trong phút đầu không phải là chờ xe cấp cứu, mà là CPR (hồi sức tim phổi - ép tim ngoài lồng ngực) sớm và sốc điện sớm nếu có chỉ định.
- Bắt đầu CPR ngay có thể tăng gấp đôi đến gấp bốn cơ hội sống sót.
- Sốc điện trong 3 - 5 phút đầu có thể cho tỷ lệ sống tới 50 - 70% trong một số trường hợp.
- Mỗi phút chậm trễ làm cơ hội sống giảm đáng kể (thường được nêu khoảng 10% mỗi phút).
- Vì vậy, “phòng ngừa đột tử” không chỉ là chuyện của bệnh viện - mà là câu chuyện hệ thống cấp cứu cộng đồng: nhận biết ngừng tim, gọi cấp cứu, ép tim, dùng máy khử rung sốc ngoài rồi chuyển tuyến.
Và điều quan trọng nhất “ngay từ hôm nay” là: Hãy coi trọng việc tầm soát nguy cơ và coi CPR là kỹ năng sống; Tầm soát tối thiểu: đo huyết áp định kỳ, kiểm soát cân nặng, đường huyết, mỡ máu; Không tự trấn an khi có triệu chứng: hồi hộp tái diễn, choáng, hụt hơi… mà nên đi khám để làm điện tâm đồ/Holter đúng chỉ định, vì cơn rối loạn nhịp thường “đến rồi đi”; Loại bỏ các yếu tố dễ kích hoạt loạn nhịp: thiếu ngủ kéo dài, rượu bia quá mức, thuốc lá, nước tăng lực/chất kích thích - đặc biệt khi đã có hồi hộp hoặc tăng huyết áp.
Tóm lại, đột tử do rối loạn nhịp không phải lúc nào cũng tránh được nhưng rất nhiều trường hợp có thể giảm nguy cơ bằng tầm soát sớm và tăng cơ hội sống bằng hồi sức tim phổi - ép tim ngoài lồng ngực trong những phút đầu. Việc quan trọng nhất bắt đầu từ hôm nay: đừng chủ quan với dấu hiệu gợi ý và hãy học kỹ năng cấp cứu khi cần thiết”.
Trân trọng cảm ơn bác sĩ đã chia sẻ!