Chẩn đoán hình ảnh giúp bác sĩ phẫu thuật và ung thư quyết định điều trị tối ưu
Để có thể đưa ra quyết định điều trị tối ưu, các bác sĩ phẫu thuật và điều trị ung thư luôn cần dữ liệu chẩn đoán hình ảnh.
Hội nghị Hình ảnh Ung thư Việt Nam (VSOI 2025) lần thứ 1 với chủ đề “Hình ảnh học ung thư vùng Bụng - Chậu” vừa diễn ra vào ngày 13/12 tại Bệnh viện Bình Dân (TP.HCM). Hội nghị do Bệnh viện Bình Dân và Hội Hình ảnh Ung thư Việt Nam phối hợp tổ chức.
Qua đó cập nhật kiến thức, kinh nghiệm trong khám chữa bệnh cũng như tăng cường kết nối trong chẩn đoán, điều trị ung thư. Bao gồm những thách thức trong chẩn đoán hình ảnh (CĐHA) các bệnh lý ung thư phổ biến và phức tạp vùng bụng - chậu như: Ung thư Gan - Mật, Tiêu hóa, Tiết niệu, Lồng ngực - Bụng, cùng các lĩnh vực Can thiệp Nội mạch và Y học hạt nhân. Hội nghị cũng cập nhật về ứng dụng trí tuệ nhân tạo (AI) trong CĐHA.
Chẩn đoán hình ảnh - Dữ liệu cốt lõi cho kế hoạch phẫu thuật
Theo PGS.TS.BS Trần Vĩnh Hưng, Giám đốc Bệnh viện Bình Dân (TP.HCM), chẩn đoán hình ảnh và điều trị các bệnh lý vùng bụng - chậu là hai trụ cột không thể tách rời trong quy trình điều trị cho người bệnh. Việc cung cấp bằng chứng hình ảnh học xác thực sẽ làm nền tảng để bác sĩ lâm sàng xây dựng chiến lược điều trị chính xác, đảm bảo thành công cho các ca phẫu thuật.

PGS.TS.BS Trần Vĩnh Hưng nhấn mạnh: “Bệnh viện Bình Dân là bệnh viện chuyên ngành ngoại khoa miền Nam với hơn 38.000 ca phẫu thuật mỗi năm. Phần lớn là các bệnh lý ung thư phức tạp thuộc lĩnh vực ngoại tổng quát, ngoại lồng ngực - mạch máu và ngoại tiết niệu. Để có thể đưa ra quyết định điều trị tối ưu, các bác sĩ phẫu thuật luôn cần sự sát cánh của các đồng nghiệp trong lĩnh vực chẩn đoán hình ảnh.
Bằng việc ứng dụng các công nghệ tiên tiến, các bác sĩ chẩn đoán hình ảnh đã hỗ trợ lập kế hoạch điều trị, cung cấp những dữ liệu cốt lõi để êkíp phẫu thuật tiên lượng, lên kế hoạch có sự chuẩn bị tốt nhất để thực hiện thành công ca phẫu thuật cho người bệnh”.
Đối với một bệnh viện chuyên khoa sâu về phẫu thuật như Bệnh viện Bình Dân, những tiến bộ trong chẩn đoán hình ảnh - từ CTscan, MRI cho đến các ứng dụng trí tuệ nhân tạo (AI) đều là cơ sở cho các bác sĩ đưa ra những quyết định mang tính sống còn đối với người bệnh: Phẫu thuật hay không phẫu thuật? Bảo tồn hay cắt bỏ? Tiếp cận bằng đường nào là tối ưu?
Theo các chuyên gia y tế, việc ứng dụng AI sẽ giúp bác sĩ đọc phim nhanh, chuẩn hóa báo cáo, từ đó tăng cường hiệu quả phân loại, tiên lượng và hỗ trợ ra quyết định điều trị chính xác hơn.
PGS.TS.BS. Huỳnh Quang Huy, Trưởng khoa CĐHA - Bệnh viện Bình Dân, Trưởng Bộ môn CĐHA Trường Đại học Y khoa Phạm Ngọc Thạch, cho rằng không chỉ hỗ trợ các bác sĩ đọc phim nhanh, chính xác hơn, AI đang tham gia sâu hơn, hỗ trợ đắc lực cho các bác sĩ trong quá trình tiên lượng bệnh, ra kế hoạch điều trị.
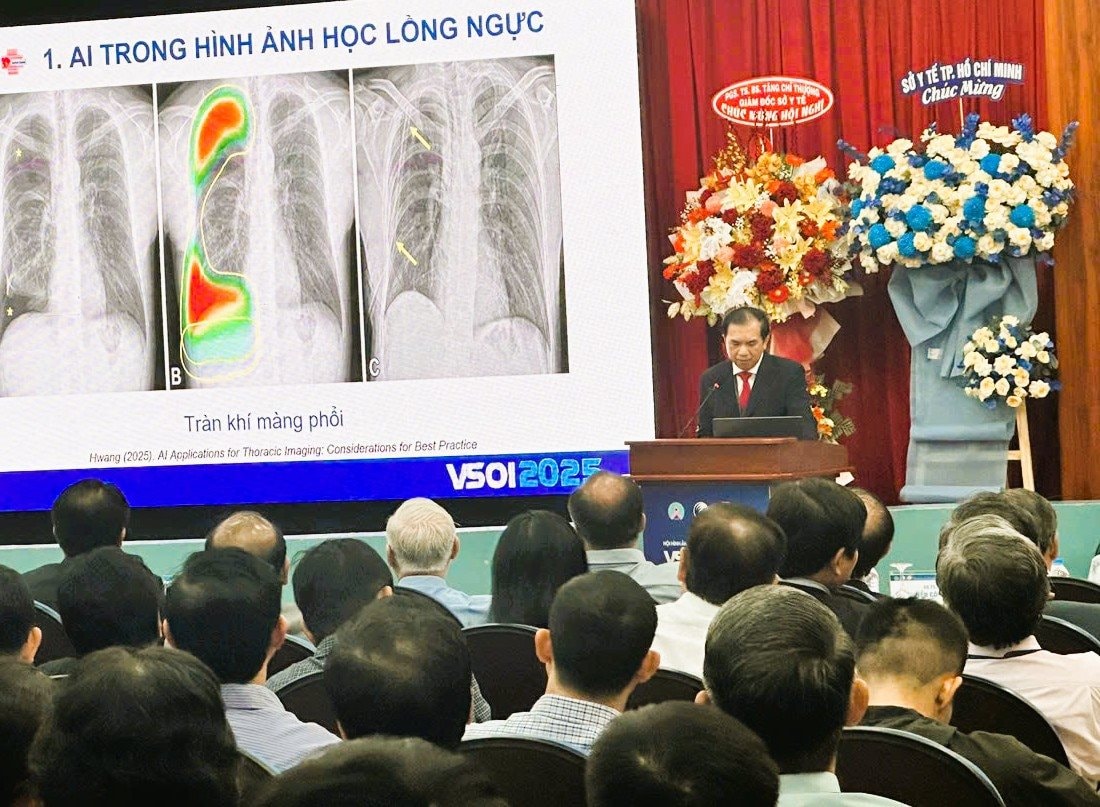
“AI hiện đã ứng dụng trong nhiều lĩnh vực CĐHA như lồng ngực, sọ não, tuyến giáp, tim mạch, tuyến tiền liệt, xơ gan, u gan... Ví dụ, trong hình ảnh học lồng ngực, AI hỗ trợ phát hiện tổn thương trên X-quang ngực; đánh giá nốt phổi trên CTscan ngực hỗ trợ phát hiện sớm ung thư phổi; giúp phân loại ưu tiên các trường hợp cấp cứu như thuyên tắc phổi, tràn khí màng phổi; phân tích X-quang ngực để tầm soát lao”, PGS.TS.BS Quang Huy chia sẻ.
Một nghiên cứu trên 108 phim chụp ngực bước đầu đánh giá vai trò trí tuệ nhân tạo trong phân tích kết quả X-quang ngực phẳng thực hiện tại Bệnh viện Chợ Rẫy. Kết quả cho thấy, khi có AI hỗ trợ, kết quả đọc phim từ 55 giây xuống còn 16 giây; độ nhạy tăng từ 73% lên 97%; độ đặc hiệu tăng từ 84% lên 95%.
Tại hội nghị, nhiều bức tranh đa chiều giữa kết quả chẩn đoán hình ảnh và thực tế phẫu thuật, giải phẫu bệnh, đã được trình bày. Các báo cáo viên hy vọng sẽ ngày càng hoàn thiện với mục tiêu chung là lợi ích tốt nhất cho người bệnh.
Báo cáo của PGS.TS.BS. Phạm Hồng Đức, Trưởng khoa CĐHA - Bệnh viện Xanh Pôn, phân tích các "dấu hiệu then chốt" trên siêu âm, CTscan, MRI để định hướng bản chất các tổn thương khó như dấu hiệu co kéo bao gan trong U nội mô mạch máu biểu mô gan, tín hiệu ở U mạch máu ác tính, u mỡ trong U cơ mỡ mạch thận, vôi hóa trong U quái… Việc nắm vững các đặc điểm hình ảnh này giúp bác sĩ chẩn đoán chính xác hơn và lựa chọn chiến lược điều trị phù hợp.
Cập nhật mới về cộng hưởng từ trong chẩn đoán ung thư bàng quang, BS.CKII. Nguyễn Chí Phong, Phó Giám đốc Bệnh viện Bình Dân, nhấn mạnh: “Cộng hưởng từ đa thông số (mpMRI) và các thang điểm đặc hiệu giúp tăng độ chính xác trong chẩn đoán ung thư bàng quang. Từ đó phân biệt chính xác ung thư giai đoạn sớm (T1 và T2), tối ưu hóa quy trình chẩn đoán và theo dõi mà không xâm lấn quá mức”.
Từ góc nhìn của phẫu thuật viên, đề cập đến vai trò của CTscan trong lập kế hoạch phẫu thuật u mô đệm đường tiêu hóa (GIST), TS.BS. Nguyễn Phú Hữu, Trưởng khoa Phẫu thuật Đại trực tràng - Bệnh viện Bình Dân, khẳng định vai trò của CTscan trong đánh giá kích thước, tình trạng hoại tử, xâm lấn và di căn của khối u.
"Chẩn đoán hình ảnh chính xác là chìa khóa để phẫu thuật viên đảm bảo cắt bỏ triệt căn nhưng vẫn bảo tồn tối đa chức năng cho người bệnh". TS.BS Nguyễn Phú Hữu nói.
Chẩn đoán hình ảnh sớm: Đưa ra phác đồ điều trị ung thư đúng và phù hợp
Theo GS Mai Trọng Khoa, Phó Hội Điện quang và Y học hạt nhân Việt Nam, tỉ lệ mắc ung thư trên thế giới cũng như Việt Nam đang có xu hướng gia tăng.
“Tuy nhiên ở các nước phát triển, có nền y tế tốt, tỷ lệ ung thư tăng, nhưng tỷ lệ tử vong của nhiều loại ung thư lại không tăng. Ngược lại tại Việt Nam, tỷ lệ mắc ung thư hằng năm ngày càng tăng ở mọi nhóm đối tượng, tỷ lệ tử vong cũng có xu hướng tăng. Nghĩa là, một phần nào đó, ca mắc mới và tử vong tăng song song. Đây là cảnh báo có tính chiến lược tầm quốc gia, bắt buộc phải có giải pháp cấp bách.
Nếu ung thư phát hiện sớm, chẩn đoán và có phác đồ đúng tỉ lệ lớn và rất lớn bệnh nhân sẽ không tử vong. Nhiều bệnh nhân mắc ung thư điều trị 23 năm nay đã quay trở lại cuộc sống bình thường. Người bệnh được chẩn đoán sớm, chắc chắn tỷ lệ tử vong sẽ giảm đi”, GS Mai Trọng Khoa nhấn mạnh.
Các bác sĩ cho biết thêm, ung thư gia tăng là hệ quả của nhiều yếu tố. Trong đó, già hóa dân số là nguyên nhân quan trọng nhất, ngày càng nhiều người Việt bước vào độ tuổi trên 50 - 60, nhóm có nguy cơ cao mắc các bệnh ung thư.
Lối sống cùng thói quen không lành mạnh như hút thuốc lá, uống nhiều rượu bia, ít vận động, cùng tình trạng thừa cân béo phì và chế độ ăn nhiều thịt đỏ, thực phẩm chế biến sẵn, ít rau xanh cũng tác động theo hướng bất lợi, góp phần làm tăng nguy cơ mắc các ung thư thường gặp như vú, đại trực tràng, gan, tụy, phổi và thực quản.
Bên cạnh đó, người dân chưa xây dựng thói quen tầm soát sức khỏe định kỳ, khiến nhiều bệnh, bao gồm ung thư, chỉ được phát hiện ở giai đoạn muộn, làm giảm hiệu quả điều trị và tăng chi phí.