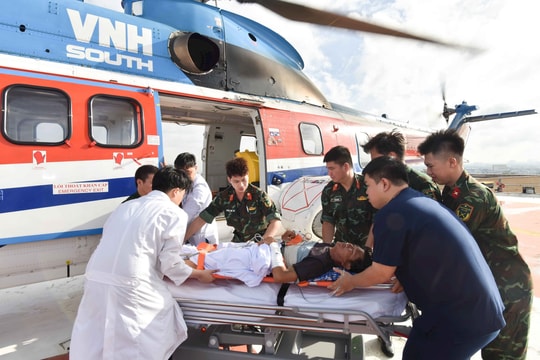
Phối hợp Can thiệp mạch và công nghệ Navigation, bác sĩ bóc trọn khối u não to 6cm
Bệnh viện FV vừa phẫu thuật thành công ca u não đường kính hơn 6cm nhờ phối hợp kỹ thuật thuyên tắc mạch máu với hệ thống định vị dẫn đường thần kinh Navigation cùng hệ thống cắt đốt u bằng siêu âm. Khối u được bóc tách tỉ mỉ và lấy ra khỏi não bệnh nhân thành công sau 4 giờ đồng hồ mà không gây tổn thương các mô não xung quanh và bệnh nhân hồi phục ngoạn mục chỉ 2 giờ sau mổ.

Tầm soát đột quỵ, bất ngờ phát hiện khối u lớn chèn ép mô não
Chị Trịnh Nhật Khánh (nữ võ sư 45 tuổi, sống tại TP.HCM) thỉnh thoảng bị đau đầu nhẹ nên quyết định đi tầm soát đột quỵ tại Bệnh viện FV. Kết quả chụp MRI đã bất ngờ phát hiện ra một khối u màng não rất to, đường kính hơn 6cm, nhìn như một trái cam chèn ép gần ¼ não.

“Khối u phát triển trong thời gian dài, hộp sọ thích nghi với khối u nên khó được phát hiện. Khối u chưa ảnh hưởng tới chức năng thần kinh cấp cao, dù bệnh nhân thỉnh thoảng bị đau đầu. Tuy nhiên, trường hợp này cần được mổ sớm, vì nếu khối u lớn hơn nữa có thể gây ra các biến chứng nguy hiểm như động kinh hoặc thậm chí đe dọa trực tiếp đến tính mạng bệnh nhân”, BS.CKII Trần Lương Anh – Trưởng khoa Ngoại Thần kinh và Cột sống, nhận định.
Từ cuộc hội chẩn giữa Khoa Chẩn đoán hình ảnh và Khoa Ngoại thần kinh và Cột sống, các bác sĩ nhận định, để ca mổ thành công cần giải quyết được hai thách thức lớn. Thứ nhất, khối u lớn và cứng nên việc bóc tách có thể gây tổn thương mô não xung quanh. Thứ hai, khối u được nuôi dưỡng bởi rất nhiều mạch máu, như vậy có nguy cơ mất máu nhiều trong khi mổ.
Can thiệp mạch và mổ với hệ thống Navigation: bóc trọn khối u, bảo tồn mô nãoĐể giảm thiểu được lượng máu mất đi trong khi mổ đồng thời có phương án bảo tồn mạch máu, bác sĩ Lương Anh đã đề nghị BS.CKI Huỳnh Hữu Danh – chuyên gia can thiệp mạch thuộc Đơn vị Điện quang can thiệp - Khoa chẩn đoán Hình ảnh - thực hiện thủ thuật tắc mạch, làm tắc nguồn nuôi máu của khối u một ngày trước phẫu thuật. Thuyên tắc mạch, theo bác sĩ Danh, là phương pháp xâm lấn tối thiểu được ứng dụng điều trị một số bệnh lý về não như dị dạng mạch máu não, túi phình mạch máu não, rò động mạch cảnh xoang hang, rò động tĩnh mạch màng cứng,…
BS.CKI Huỳnh Hữu Danh đã tiến hành can thiệp mạch, thủ thuật diễn ra trong khoảng 30 phút, 90% các mạch máu nuôi khối u được tắc hoàn toàn.


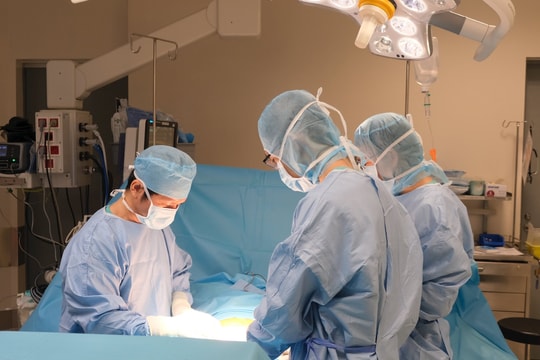
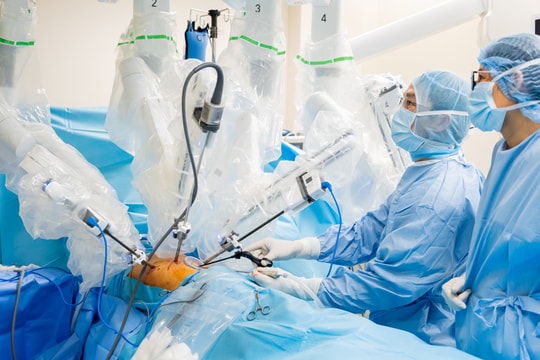
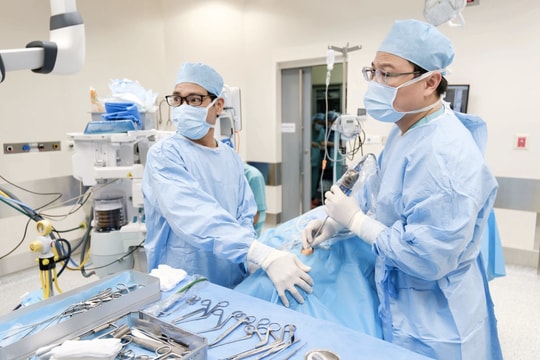
Ngày hôm sau, cuộc mổ do BS.CKII Trần Lương Anh - Trưởng khoa Ngoại Thần kinh và Cột sống Bệnh viện FV chủ trì diễn ra dưới sự hướng dẫn của định vị dẫn đường thần kinh (Navigation). Hệ thống này giúp xác định chính xác ranh giới của khối u, tối ưu hóa đường mổ để không quá lớn hay quá nhỏ, từ đó giảm thời gian phẫu thuật và những rủi ro liên quan. Navigation cũng giúp xác định và bảo tồn tốt mạch máu nằm cạnh khối u.
Ca mổ còn có sự hỗ trợ đắc lực của hệ thống cắt đốt u bằng siêu âm để giải quyết vấn đề độ cứng của khối u. “Với những khối u to và cứng như thế này, việc lấy u bằng phương pháp thủ công có thể gây tổn thương mô não xung quanh. Máy cắt đốt siêu âm giúp lấy u mà không phải xê dịch nhiều, giảm thiểu ảnh hưởng đến mô não và bảo vệ mạch máu xung quanh”, bác sĩ Lương Anh giải thích.

Từ một vết rạch dài, khối u được bóc tách tỉ mỉ và lấy ra khỏi não bệnh nhân thành công sau 4 giờ đồng hồ mà không gây tổn thương các mô não xung quanh. Chính nhờ sự phối hợp với bác sĩ can thiệp mạch thần kinh để làm tắc nguồn nuôi máu của khối u, lượng máu chảy trong khi mổ rất ít, thời gian mổ được rút ngắn, bệnh nhân phục hồi ngoạn mục chỉ 2 giờ sau mổ.
“Thông thường, với những khối u lớn như thế này, lượng máu mất trong cuộc mổ có thể tới 700-1.000ml. Nhờ kỹ thuật tắc mạch trước mổ, lượng máu mất trong ca mổ chỉ khoảng 200-250 ml”, BS.CKII Trần Lương Anh cho hay.

Giảm thiểu nguy cơ mất máu trong phẫu thuật là yếu tố vô cùng quan trọng: khi máu ít chảy sẽ tạo điều kiện thuận lợi tối đa cho việc bóc tách và lấy tổn thương, bác sĩ ít phải thực hiện các động tác cầm máu, từ đó giảm thiểu sang chấn cho mô não xung quanh. Điều này cũng giúp tránh được nguy cơ từ việc truyền máu.
“Truyền máu luôn tiềm ẩn những rủi ro nhất định như sốc do phản ứng, hoặc nguy cơ lây lan các bệnh qua đường máu. Khi mất máu nhiều, hệ thống đông cầm máu của bệnh nhân cũng có thể bị rối loạn, buộc chúng tôi phải truyền thêm các yếu tố đông máu. Việc giảm lượng máu mất giúp chúng tôi không cần truyền máu, như vậy vừa giảm nguy cơ cho bệnh nhân, vừa giảm chi phí điều trị”, bác sĩ Lương Anh giải thích.
“Cuộc mổ thành công, không phát sinh gì ngoài dự tính”
Tỉnh lại sau cuộc đại phẫu, chị Trịnh Nhật Khánh hồi phục rất ngoạn mục. Theo dự tính bệnh nhân phải nằm ICU 2 đêm song chỉ sau 1 đêm chị đã đủ sức khỏe để được chuyển sang khu nội trú thông thường. 4 ngày sau ca mổ, sức khỏe của chị đã đạt mức 90% so với bình thường, tinh thần rất tốt. Bệnh nhân chào đón các y bác sĩ bằng nụ cười tươi rói, tràn đầy năng lượng.
“Có lẽ nhờ dịch vụ chăm sóc hậu phẫu ở FV rất tốt nên tôi không cảm thấy đau đớn gì sau mổ”, chị Khánh cho biết.

Cách đây 16 năm chị chọn Bệnh viện FV làm nơi đón con gái đầu lòng, kể từ đó đến nay cả gia đình chị luôn chọn FV để chăm sóc sức khỏe. “Thăm khám gì tôi cũng đi FV hết, nên bây giờ khi có bệnh tôi cũng mổ luôn tại FV. Tôi có nhiều bạn bè là giáo sư, bác sĩ giỏi ở các bệnh viện tại TP.HCM, tuy vậy tôi vẫn tin tưởng chọn FV”, chị Khánh chia sẻ.
Dù người thân sốc khi chị Khánh phát hiện ra khối u lớn trong não, song chị lại rất lạc quan tin tưởng vào kết quả cuộc mổ. Khi nghe bác sĩ trình bày kế hoạch phẫu thuật, chị đồng ý hoàn toàn, bởi chị đã gửi gắm niềm tin vào tài năng của các bác sĩ FV. “Bác sĩ Lương Anh rất giỏi, nhờ ca mổ của tôi không bị chảy máu nhiều nên tôi đã hồi phục rất nhanh”, chị Khánh nhận xét đầy cảm kích.

Theo BS.CKII Trần Lương Anh cuộc mổ thành công, không có phát sinh gì ngoài dự kiến nhờ công tác chuẩn bị được thực hiện rất kỹ lưỡng. Ca phẫu thuật được lên kế hoạch chi tiết với sự phối hợp chặt chẽ liên chuyên khoa từ phẫu thuật viên, bác sĩ gây mê hồi sức cho tới điều dưỡng, và các khoa chuyên môn khác như Tim mạch, Hô hấp, Nội tiết và đặc biệt là Đơn vị Điện quang can thiệp.
“Trước mỗi cuộc mổ, chúng tôi luôn dự trù mọi tình huống bất ngờ có thể xảy ra. Ví dụ, phải có sẵn máu dự trữ cho tình huống chảy máu. Kế hoạch hồi sức sau mổ được trao đổi kỹ lưỡng với bác sĩ gây mê, bao gồm cả việc dự phòng động kinh hay các bất thường khác có thể xảy ra trong và sau cuộc mổ.
Chúng tôi còn liên kết với các đơn vị phía sau, chẳng hạn như sau phẫu thuật, nếu kết quả giải phẫu bệnh là u ác tính, chúng tôi sẽ hội chẩn với Trung tâm điều trị ung thư Hy Vọng để lên kế hoạch theo dõi hoặc hóa xạ trị phù hợp. Rất may mắn đây là khối u lành tính và bệnh nhân sẽ sớm quay lại với cuộc sống bình thường, bởi vì trong quá trình mổ chúng tôi đã bảo vệ được gần như toàn bộ mô não của bệnh nhân”, BS.CKII Trần Lương Anh cho hay.

BS.CKII Trần Lương Anh đóng vai trò rất lớn trong ca mổ thành công nói trên. Anh là chuyên gia hiếm hoi của Việt Nam thành thạo cả hai lĩnh vực phẫu thuật thần kinh não và cột sống. Anh có kinh nghiệm dày dạn trong việc điều trị các ca khó, luôn phối hợp nhịp nhàng với bác sĩ của các chuyên khoa khác nhau để mang lại kết quả điều trị tối ưu cho bệnh nhân.








.jpg)